���A�a�̌����E����
���A�a�́A�C���X�����Ƃ����z�����������Ȃ����A���邢�͂��̓������s�\���Ȃ��߁A���t���𗬂��u�h�E���i�����j��������a�C�ł��B
�����I�ɍ������̏�Ԃ������ƌ��ǂ���Q����A�����ǂ��o�Ă��܂��B
���A�a�ɂ�2�̃^�C�v������܂��B
- 1�^���A�a�F�X���ɏ�Q������C���X��������邱�Ƃ��ł��Ȃ��Ȃ�B
- 2�^���A�a�F�����K���a�A�얞�A����A��`�I�v���������ŃC���X���������Ȃ��Ȃ�����A�����ڂ��キ�Ȃ��Ĕ��ǂ��܂��B���A�a��9���͂���2�^���A�a�ł��B
�ǂ�����2�^���A�a�ɂȂ�̂ł��傤���B
���������H�����瓾���G�l���M�[�͋��ɓI�Ɂu�u�h�E���v�ƂȂ�A��������������u�C���X�����v�Ƃ����z�������ɂ���ċؓ���̑��A���b�Ɏ�荞�܂�G�l���M�[�Ƃ��Ďg���܂��B
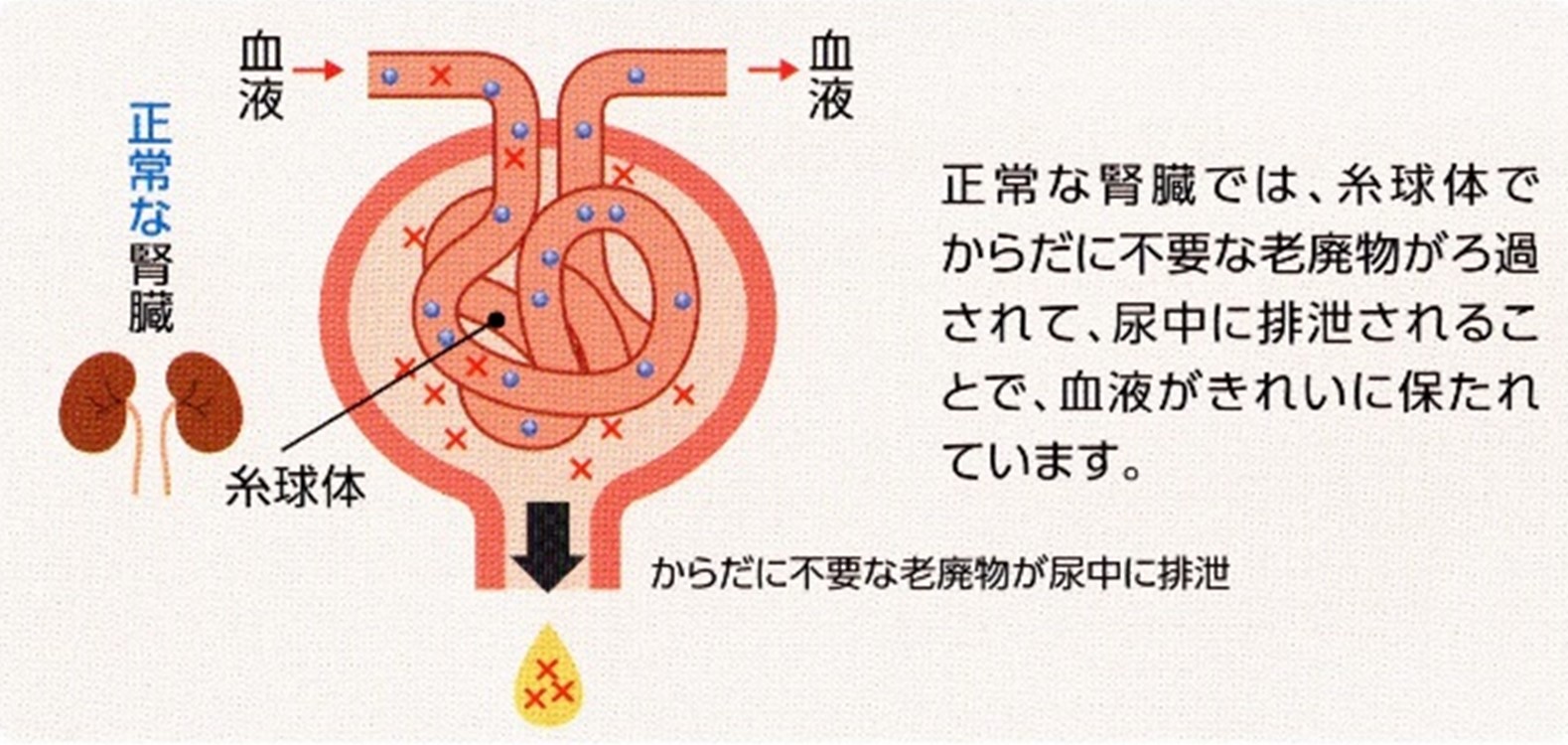
���A�a�Ƃ́A�H�߂���^���s���ɉ����A�C���X�����̕���ʂ��s��������A�����������Ȃ����肷�邽�ߌ��t���̃u�h�E����������ԁ�������������������Ԃł��B
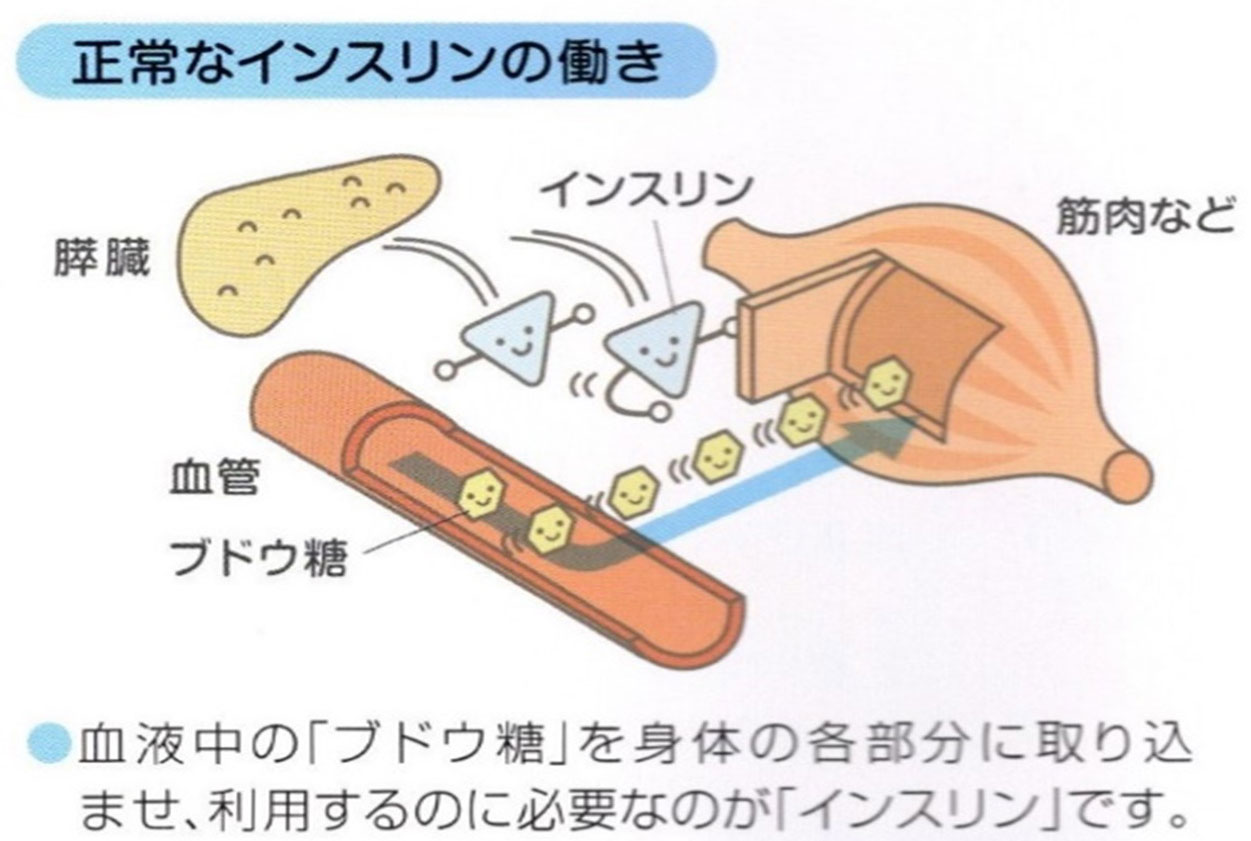
�C���X�����̕���ʂ��s��������A�����������Ȃ���Ăǂ�Ȃ��Ƃł����H
�C���X�����̕���ʂ��s��������A�����������Ȃ�ƁA���t���Ɂu�u�h�E���v�����ӂ�A�������ɂȂ�܂��B
�C���X�����͌��t���̃u�h�E���̗ʁi�����l�j��������B��̃z�������ŁA���t������g�D�ɓ�����荞�܂��̂𑣐i���܂��B
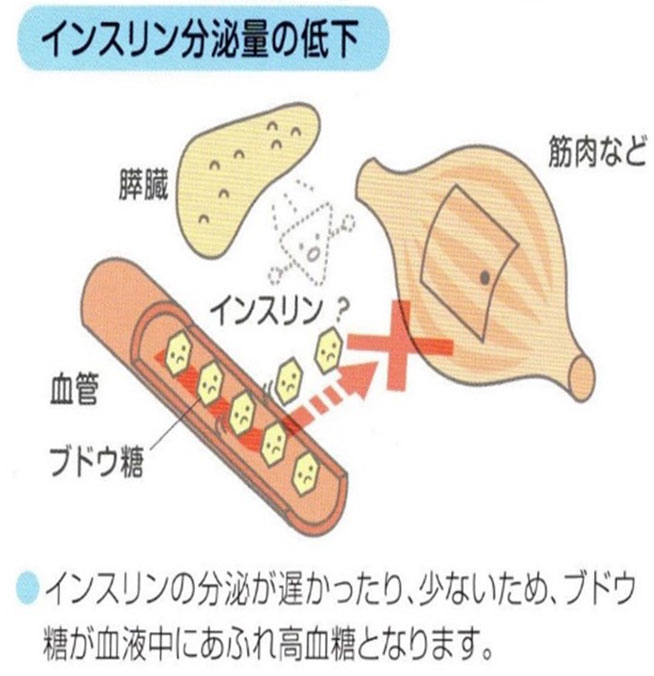
�C���X���������Ȃ��Ȃ����蓭���������ƁA�������ǂ���g�D�Ɏ�荞�܂ꂸ�A���t���̃u�h�E���̔Z�x�������Ȃ�܂��B
�܂��A�̑��⎉�b�g�D�Ɏ�荞�܂�~�����܂��B

���A�a�ɂȂ�ƁA�����l�͂ǂ��Ȃ�̂ł��傤���B
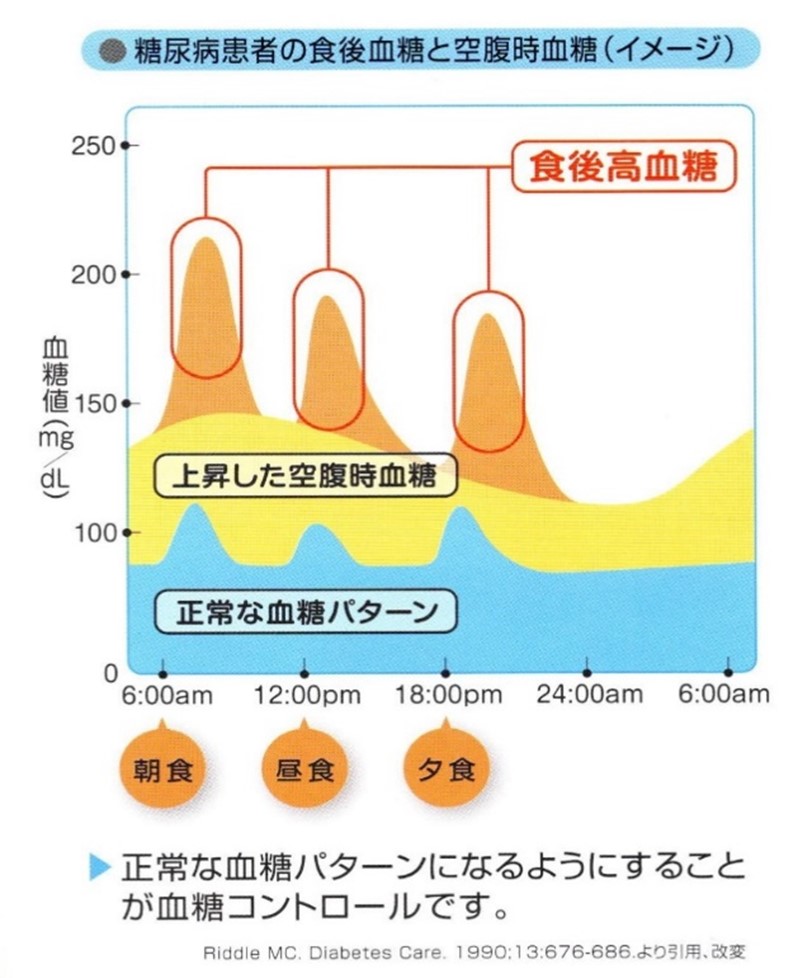
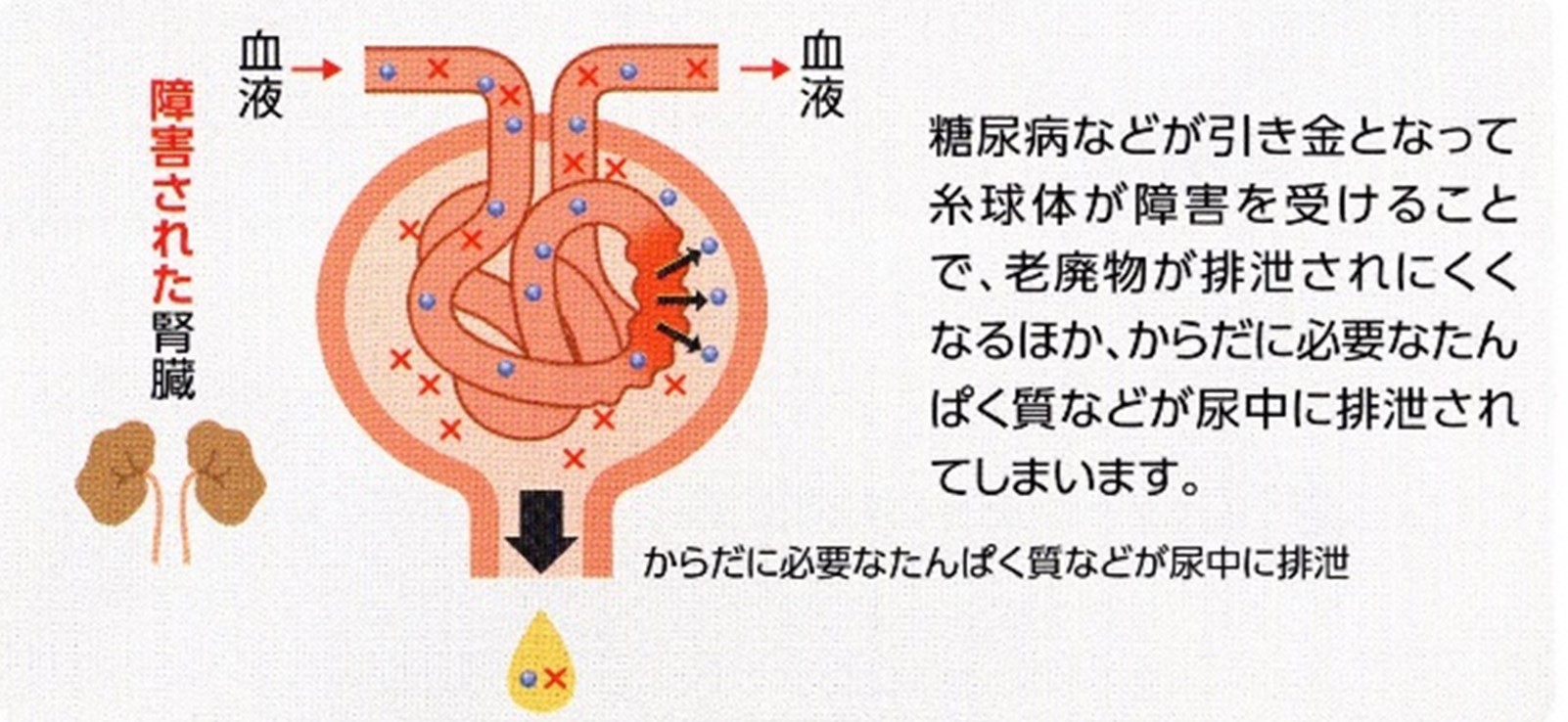
���A�a�ł́A�C���X�����̕���ʂ̕s����C���X�����̌�������邭�Ȃ邱�Ƃɂ��A�������㏸���Ă��܂��B
�܂����ɁA���A�a�̑����ł͐H���̌�̌����l�i�H�㍂�����l�j���㏸���Ă��邱�Ƃ��m���Ă��܂��B
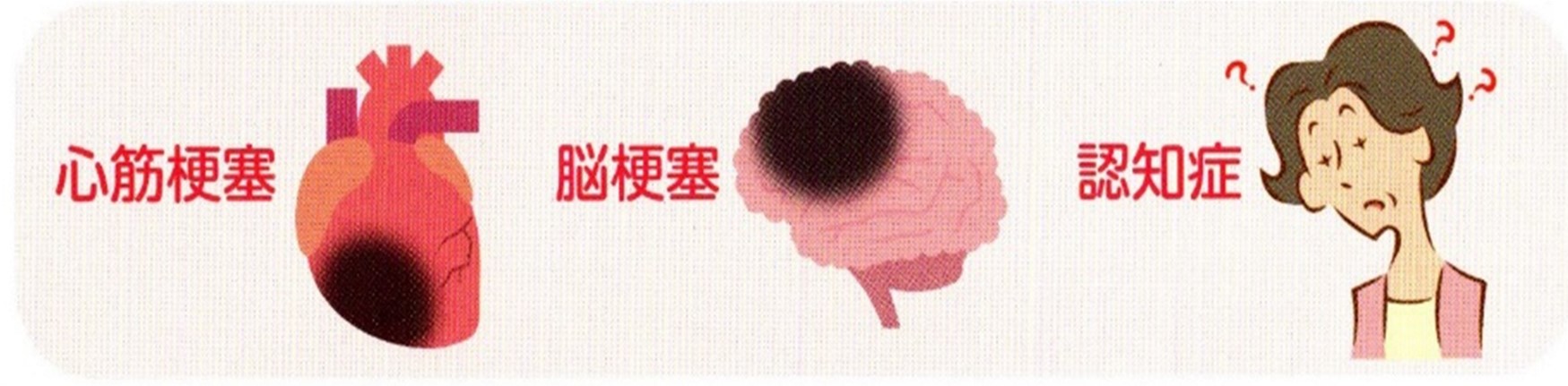
���A�a�͓����d���Ȃǂ̍����ǂ��Ђ��N�����܂�
���������Â��A���A�a�������ƁA�����A�����A���A�Ƃ������Ǐo�Ă��܂��B
�Ԗ��ǁA�t�ǁA�_�o��Q�Ƃ��������A�a�����Ǎ����ǂ�A�������S�����A�]���Ǐ�Q�A�ǐ������d���ǂƂ����������d���������̔��ǂ�i�W�������N������܂��B
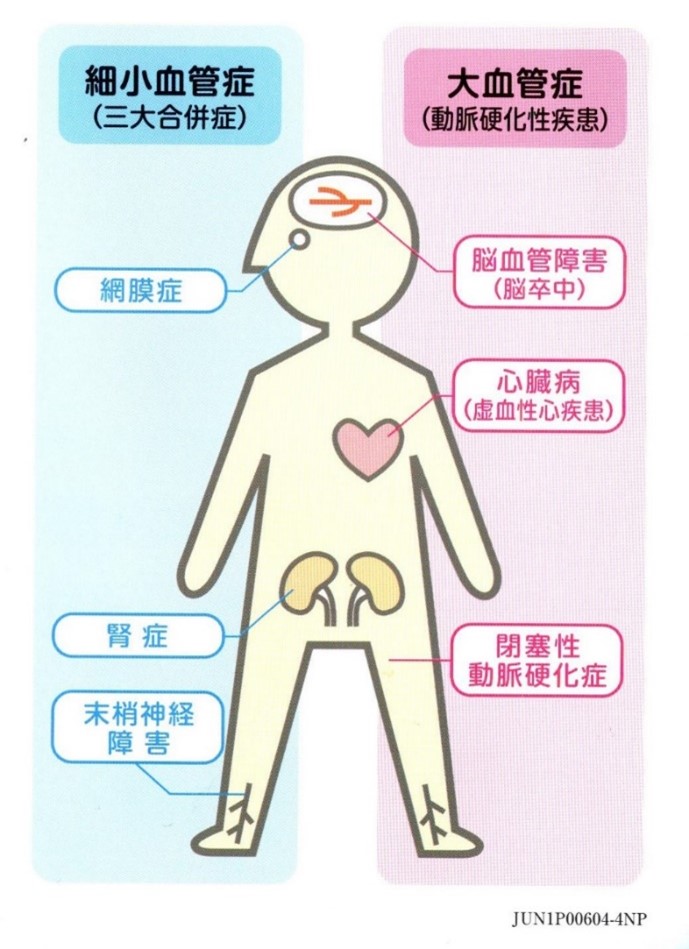
���A�a�̏Ǐ�
2�^���A�a�́A�����̒i�K�ł͎��o�Ǐ܂������Ȃ��ꍇ�������A�Ǐ�����Ă�������菙�X�ɂ�����܂��B
�����l��������Ԃ������Əo�Ă���Ǐ�
- �A������
- �A�̉�������
- ���₷���Ȃ�
- �₽��Ƃ�������
- �ڂ�������
- �����ǂɂ悭������
- ���@�\�̖��iED�j
- �菝�₻�̑��̔畆�̏�������ɂ���
���A�a�̎���
���A�a���Â̖ڕW�ƌ����R���g���[���w�W
���A�a���Â̖ڕW�́A������̏d�A�����A���������̗ǍD�ȃR���g���[�����ێ����邱�ƂŁA�����ǂ̔��ǂ�i�W��j�~���A���N�Ȑl�ƕς��Ȃ����퐶���̎��iQOL�j��������m�ۂ��邱�Ƃł��B
�����R���g���[���ڕW
65�Έȏ�̍���҂ɂ��ẮA�u����ғ��A�a�̌����R���g���[���ڕW�v���Q��
| �R���g���[���ڕW�l ��4 | |||
|---|---|---|---|
| �ڕW | �������퉻��ڎw���ۂ̖ڕW ��1 | �����Ǘ\�h�̂��߂̖ڕW ��2 | ���Ë���������ȍۂ̖ڕW ��3 |
| HbA1c�i���j | 6.0���� | 7.0���� | 8.0���� |
���{���A�a�w��ҁE���F���A�a���ÃK�C�h2016-2017
P27.�������D2016�����p�A����
��1 �K�ȐH���Ö@��^���Ö@�����ŒB���\�ȏꍇ�A�܂��͖Ö@���ł��ጌ���Ȃǂ̕���p�Ȃ��B���\�ȏꍇ�̖ڕW�Ƃ���B
��2 �����Ǘ\�h�̊ϓ_����HbA1c�̖ڕW�l��7�������Ƃ���B
�Ή����錌���l�Ƃ��ẮA�������l130mg/dl�����A�H��2���Ԍ����l180�r/dl�����������悻�̖ڈ��Ƃ���B
��3 �ጌ���Ȃǂ̕���p�A���̑��̗��R�Ŏ��Ë���������ꍇ�̖ڕW�Ƃ���B
��4 ����������l�ɑ��Ă̖ڕW�l�ł���A�܂��D�P��͏������̂Ƃ���B
���ÖڕW�͔N��A�늳���ԁA�����Q�A�ጌ���̊댯���A�T�|�[�g�̐��Ȃǂ��l�����Čʂɐݒ肵�܂��B
�̏d�E�����E���������̃R���g���[���w�W
| �̏d | �W���̏d�ikg�j���g���im�j�~�g���im�j�~22 | |
|---|---|---|
| ���� | �~���ڕW�F130/80mmHg���� | |
| �������� | LDL�R���X�e���[�� | 120mg/dL���� ��1 |
| HDL�R���X�e���[�� | 40mg/dL�ȏ� | |
| �������b | 150mg/dL�����i�������j | |
| non-HDL�R���X�e���[�� | 150mg/dL�����@��2 | |
���{���A�a�w��ҁE���F���A�a���ÃK�C�h2016-2017
P28�C�������C2016�D���Q�l�ɍ쐬
��1�@����������������ꍇ�́A100�r/dL����
��2�@����������������ꍇ�́A130�r/dL����
2�^���A�a�Ɛf�f����A���Â��K�v�ɂȂ����ꍇ�ɂ́A��t��Ǘ��h�{�m�A���N�^���w���m�Ȃǂ���̎w���Ɋ�Â����A�H���Ö@�A�^���Ö@�A�����ĖÖ@����ɂȂ�܂��B
2�^���A�a���Â̊�{
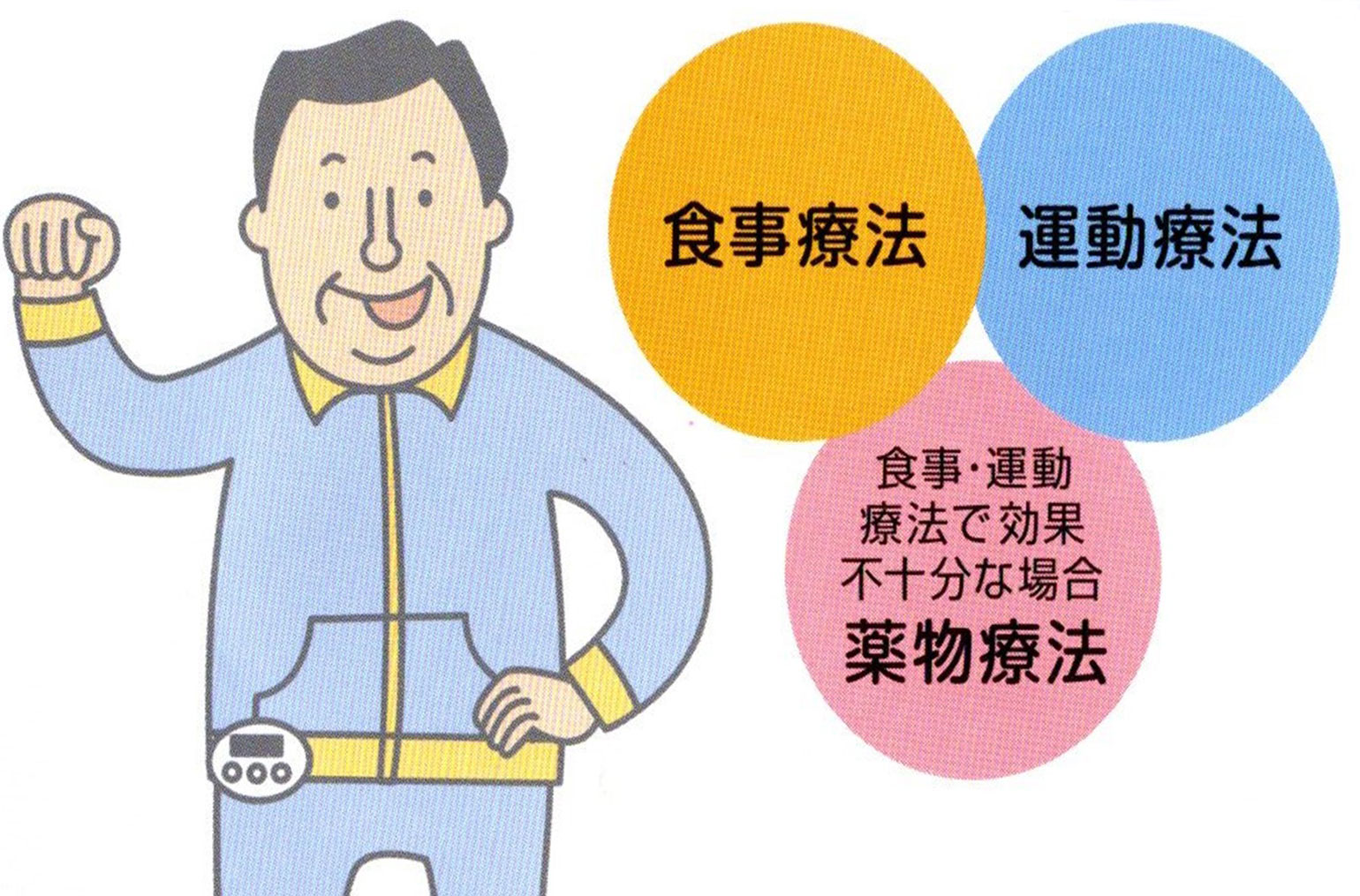
2�^���A�a�̐H���Ö@
�H���Ö@�ɂ́A��t��Ǘ��h�{�m����̎w���Ɋ�Â��Ď��g�݂܂��傤�B
����܂ł̐H�K���ɖ�肠��܂���������ς��Ă����܂��傤

�K���ȃG�l���M�[�ێ�ʂ̖ڈ�
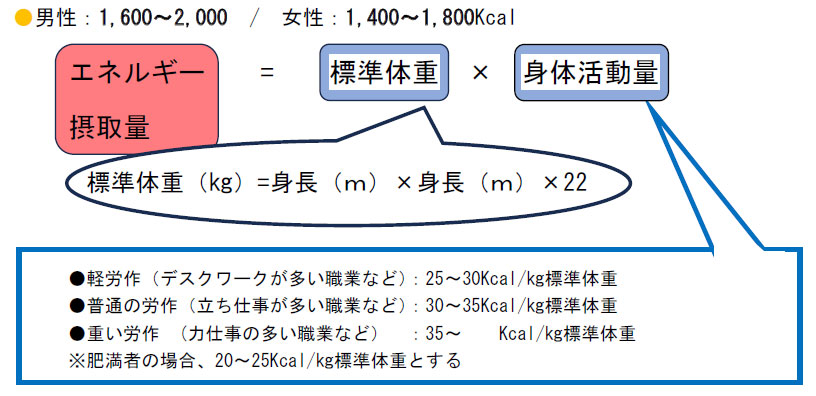
���{���A�a�w��ҁE���F���A�a���ÃK�C�h2016-2017
P41�C�������C2016�D���Q�l�ɍ쐬
2�^���A�a�̉^���Ö@
�^���Ö@�ɂ́A��t�⌒�N�^���w���m����̎w���Ɋ�Â��Ď��g�݂܂��傤�B
�^���Ö@�̖ڈ�
�^���̗�
- 1��160�`240Kcal���x
- �����s�^���i��1�����j
15�`30���ԁ~2��^��
�^���̕p�x
- ���퐶���Ɏ�����A�ł���Ζ���
- �����Ȃ��Ƃ�1�T�Ԃ�3���ȏ�
100Kcal�����^���Ǝ��ԁi�̏d60kg�̏ꍇ�j
�y���^��
- �y���U���F30���O��
- �y���̑��F30���O��
��⋭���^��
- �E�H�[�L���O�i�����j�F25���O��
- ���]�ԁi���n�j�F20���O��
- �S���t�F20���O��
�����^��
- �W���M���O�i�����j�F10���O��
- ���]�ԁi�⓹�j�F10���O��
- �e�j�X�F10���O��
�������^��
- �o�X�P�b�g�F5���O��
- ���j�i�N���[���j�F5���O��
���{���A�a�w��ҁE���F���A�a���ÃK�C�h2016-2017
P45-47�C�������C2016�D�����p�A����
���A�a�̂��낢��ȍ�����
�����l�̃R���g���[�����s�\���ȏꍇ
�����l�̃R���g�[�����s�\���Ō��t���̓��̗ʂ�������Ԃ������ƔA�ɓ����o�Ă���悤�ɂȂ�܂��B
�܂��A�]���ȓ��́A���ǂ���������A���t���h���h���ɂ����肵�܂��B
���A�a�́A�������Ԃ������Č��ǂ��{���{���ɂ��Ă����a�C�Ƃ������܂��B
���ɖэ��ǂ��W�܂��Ă���葫�A��̉��̖Ԗ��A�t���̎����̂������Ȃ��Ă����܂��B
�܂��A�S�؍[�ǂ�]�[�ǁA����ɔF�m�ǂ��N���₷���Ȃ�܂��B
���A�a��3�升����
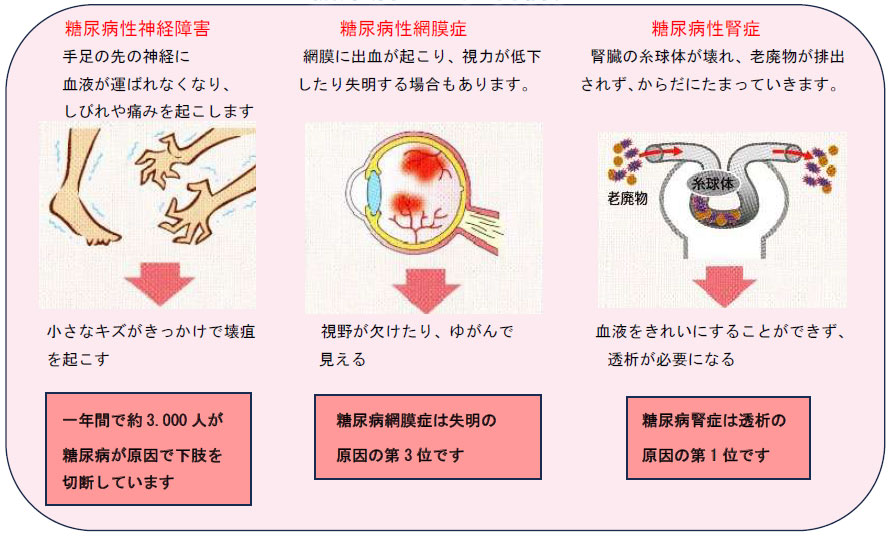
���A�a���҂���ɑ���������
2�^���A�a���������閝���t���a�Ƃ�
�����t���a�́A�t���̋@�\�����X�ɒቺ����a�C�ŁA2�^���A�a��3�升���ǂ̂ЂƂł��B
������ς����Ȃǂ̂��炾�ɕK�v�Ȃ���/�~�V�p���Ȃǂ̂��炾�ɕs�v�Ȃ���
�����̂Ƃ́H
�t���ɂ́u�����́v�ƌĂ��ׂ����ǂ̉������݂��A���炾�ɕs�v�ȘV�p������߂��Ĕr������t�B���^�[�̖��������Ă��܂��B
�a�C�̐i�s�v��
�������⍂�����Ȃǂ̏�Ԃɉ����A�g���ǂ�@�ۉ��h���v���ƂȂ�܂��B
���̌��ʁA�t���ɏ�Q��������ƂƂ��ɁA�S���Ȃǂ̑���ɂ���Q�������܂��B
2�^���A�a���������閝���t���a�̐i�s�v��
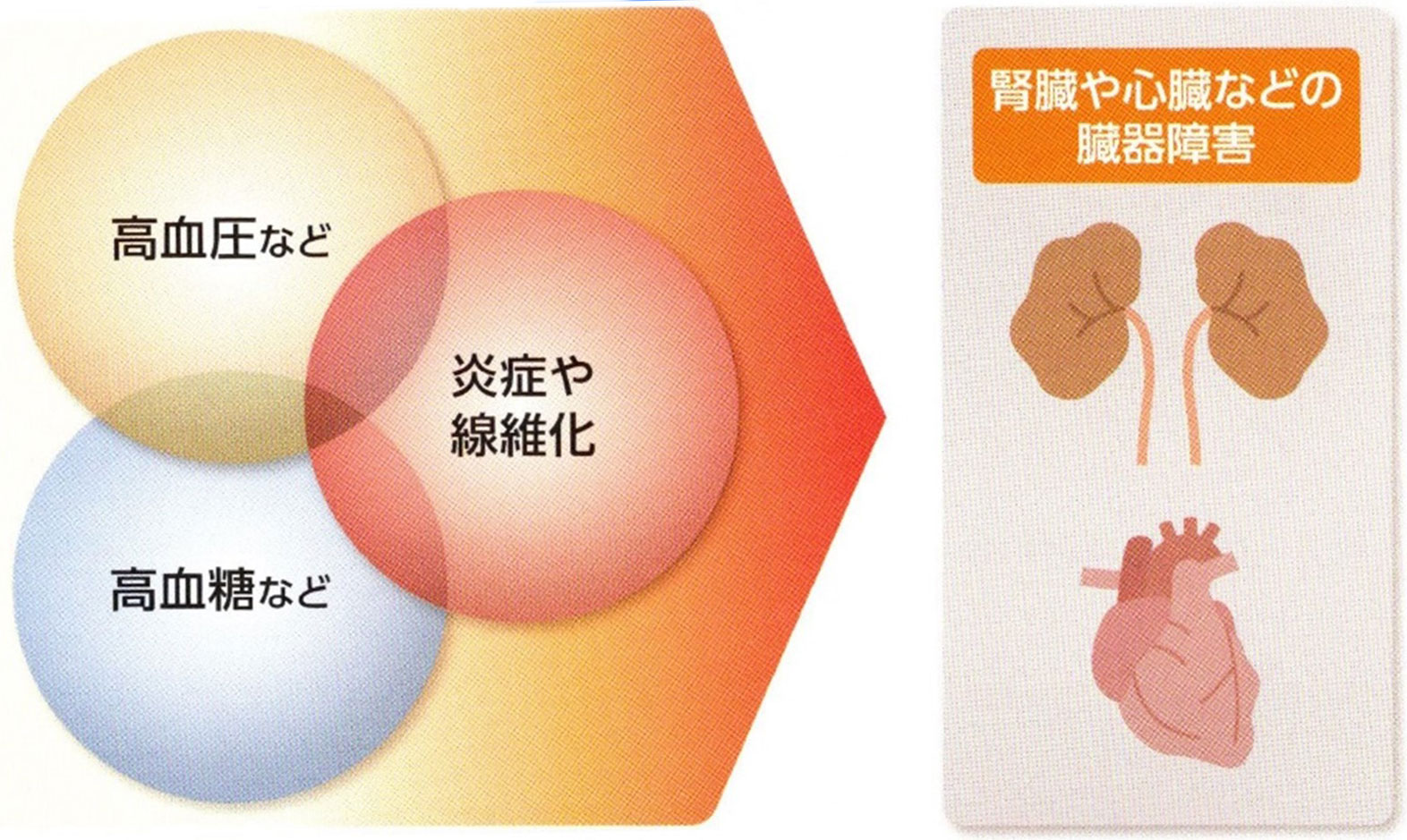
�g���ǂ�@�ۉ��h�Ƃ́H
�{���A�g���ǂ�@�ۉ��h�́A���������ʂɑ��Ă��炾����邽�߂ɋN���鐶�̂̐���Ȕ����ł��B
�������A���̔������K�v�ȏ�Ɏ�������ƁA���킪�d���Ȃ������Q���N�����ȂǁA���킪����ɋ@�\���Ȃ��Ȃ�ꍇ������܂��B
�������܂��Č����镔������Q���N�������g�D�ł�
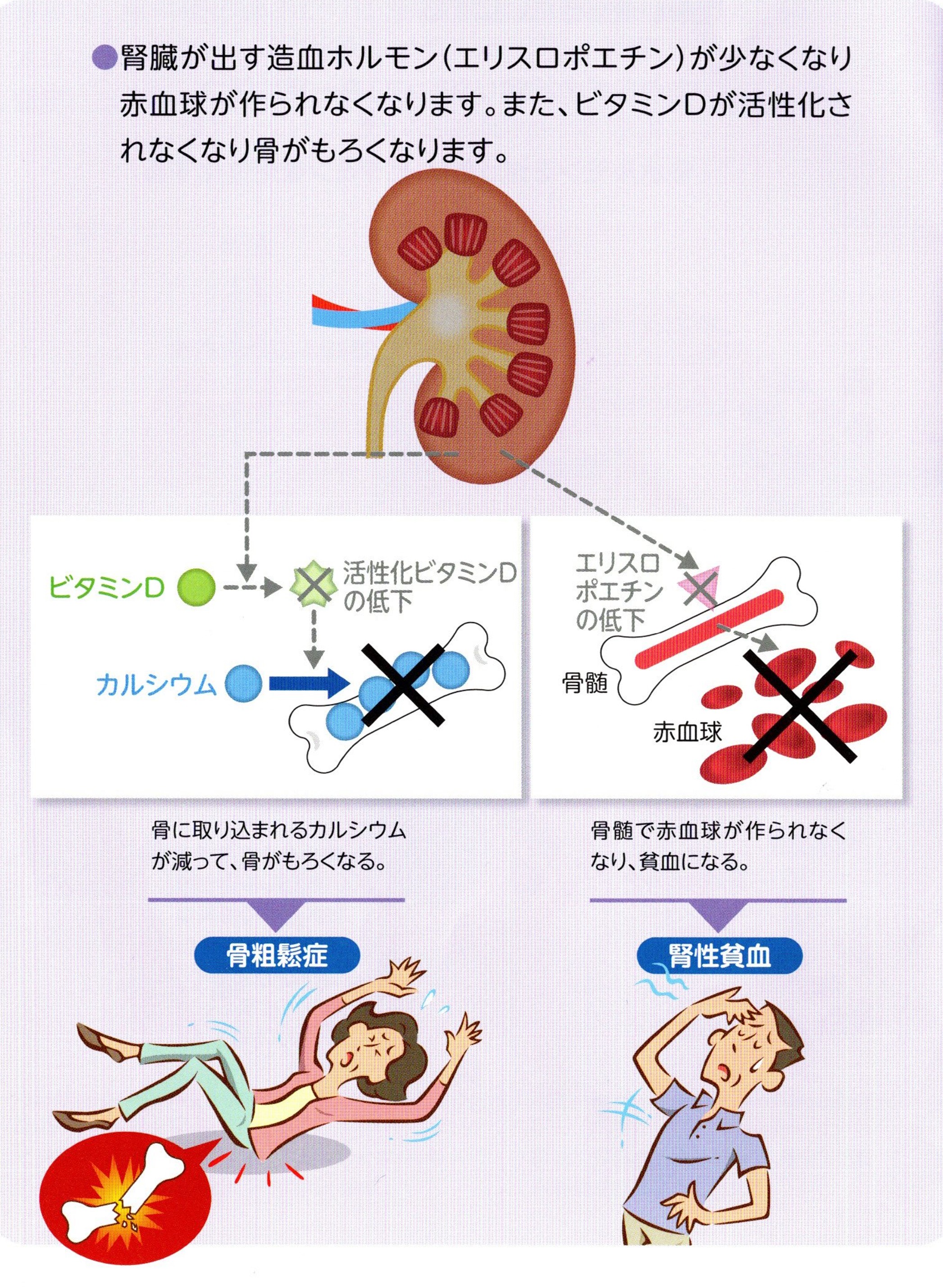
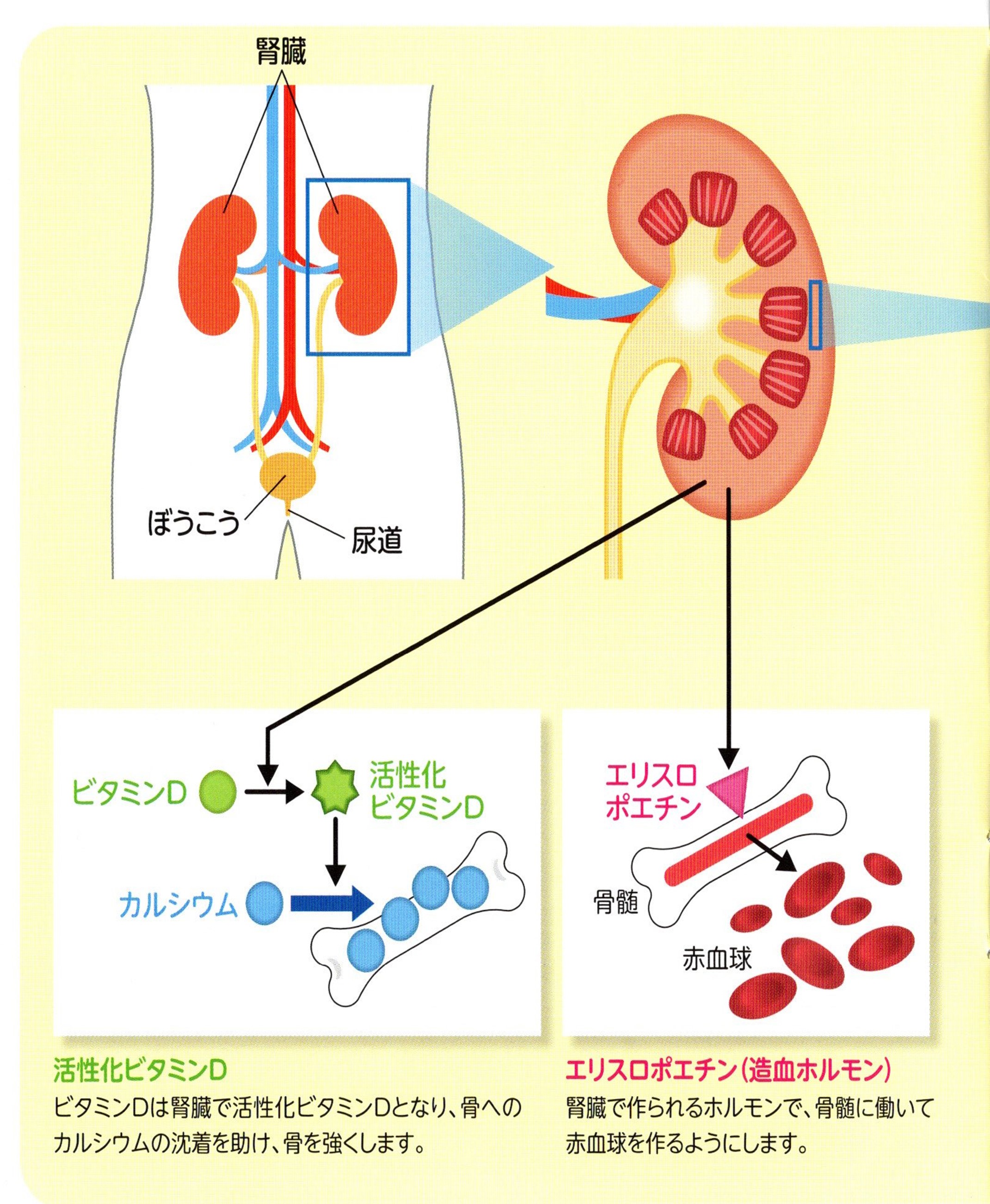
���A�a���t�ǂƂ�
���A�a�ɍ������������̐t���a
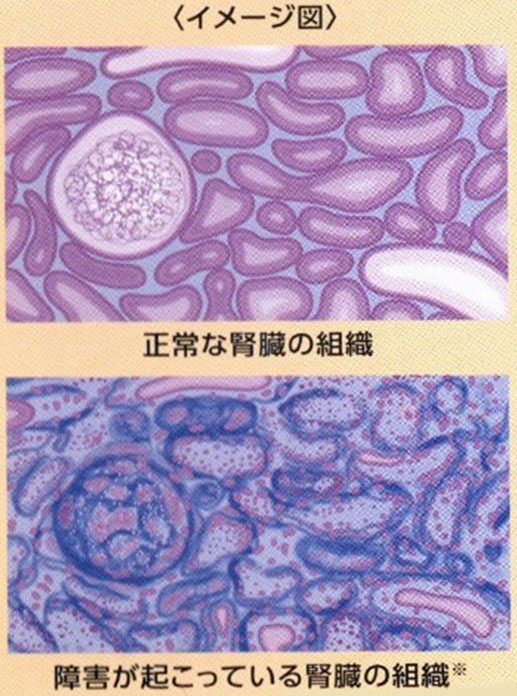
�t���ɂ́u�����́v�Ƃ���э��ǂ��ыʂɂȂ����悤�ȑg�D����������A�t�B���^�[�̂悤�Ɍ��t����߂��āA�V�p����]���Ȑ��������炾�̊O�ɏo���͂��炫�����Ă��܂��B
���A�a�ł͎����̂̌��ǂ������A���t����߂���@�\���ቺ������A�A�Ƀ^���p�N���o���肵�܂��B
�u���A�a���t���v�Ƃ́A���A�a�ɍ������������t���a�iCKD�j�Ƃ����܂��B
�t�@�\�͉���ƂƂ��ɒቺ���Ă���
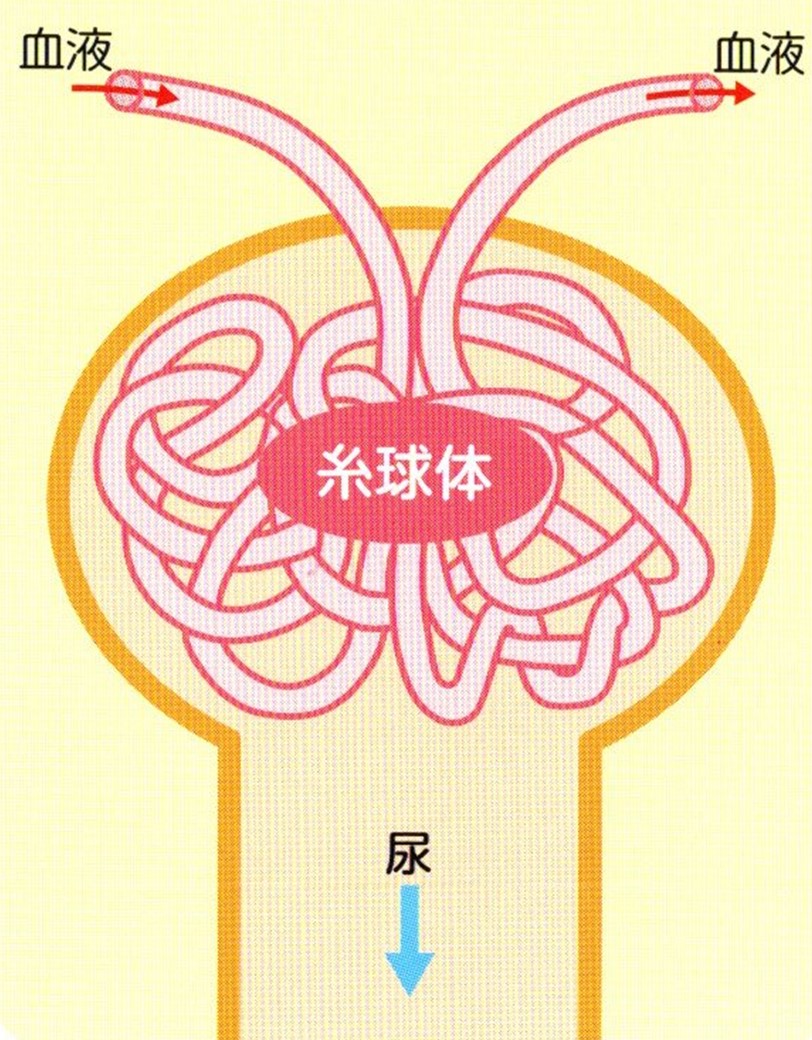
�t���̋@�\�́A�����̂���߂��錌�t�̗ʂŕ\�����Ƃ��ł��܂��B
���A�a���t�ǂ���t�s�S�ƂȂ��ē��͎��Â��K�v�ƂȂ�ꍇ������܂��B
�a�C�̌o�߂Ɛt���̏��
�����t���a�͎��o�Ǐ�Ȃ��i�s���邱�Ƃ�����܂����A�t���͏����̒i�K�����Q���Ă��܂��B
�ŏ��ɃA���u�~�����A�ɏo�n�߁��A�i�s�ɂƂ��Ȃ��A���̗ʂ������A����ɐt���̋@�\���ቺ���Ă����܂��B
���̂��߁A�����������A���Â��s�����Ƃ��d�v�ł��B
���A���A���u�~���܂��͔A����ς�
�T�^�I�ȗՏ��o��
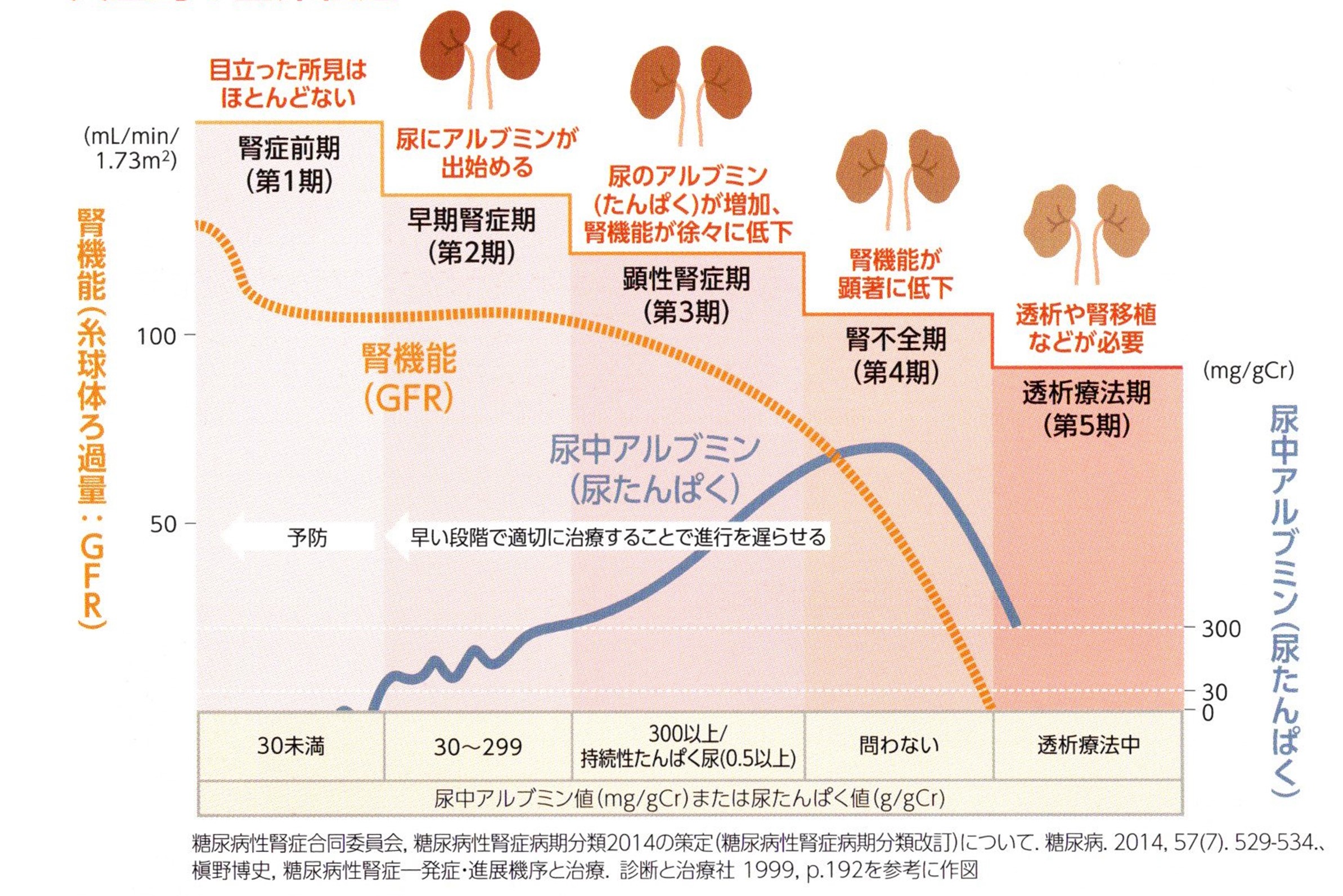
�����t���a�͏����̂����͖ڗ������Ǐ�͂Ȃ��A�C�Â��Ȃ������Ɉ������Ă������Ƃ���g�T�C�����g�L���[�h�ƌĂ�Ă��܂��B
�t���ُ̈�𑁊��������邽�߂ɂ�
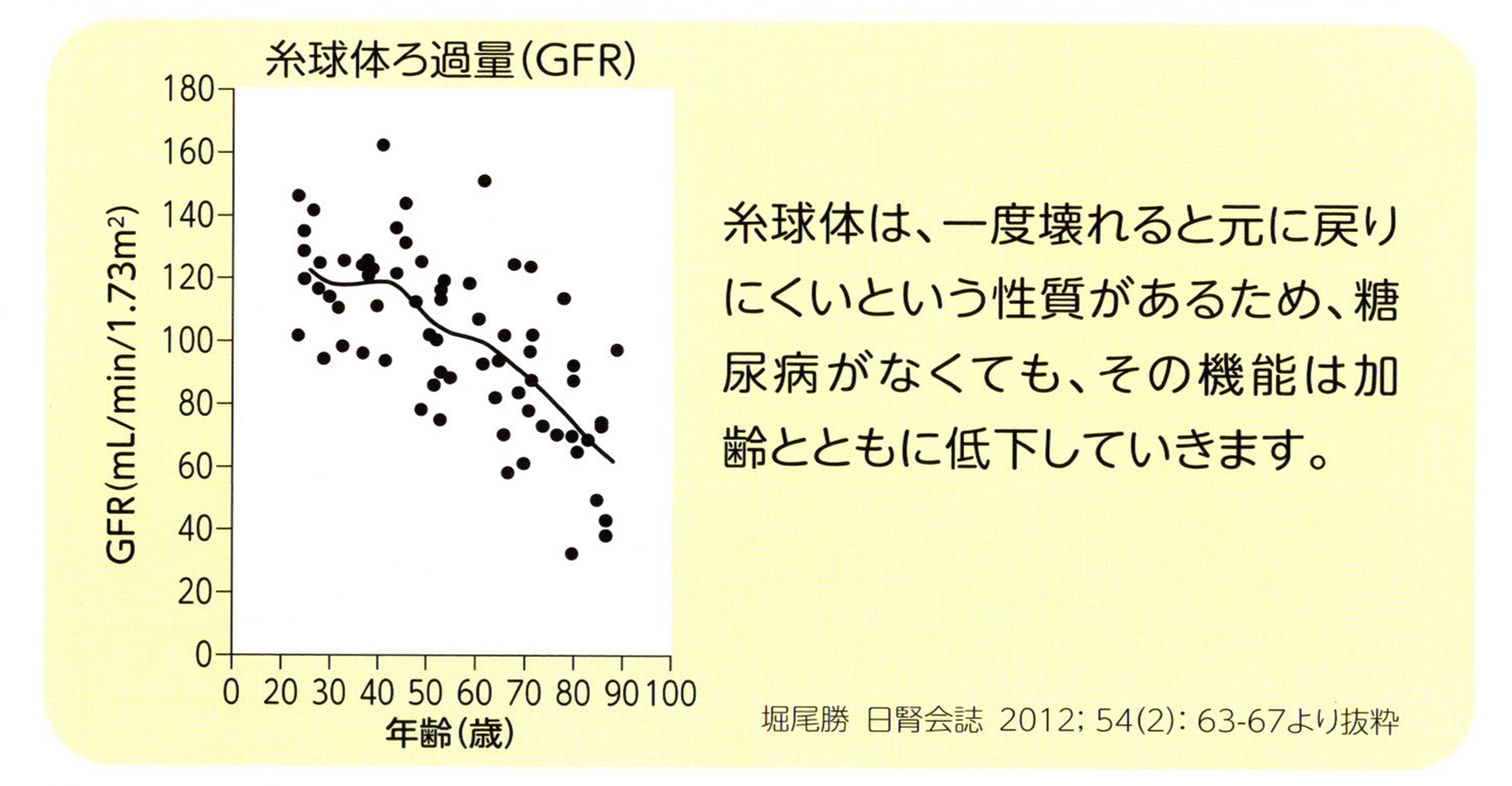
���A�a�ɂȂ��Đt���̋@�\���ቺ����ɂ�10�`20�N������܂��B
���A�a�ł́A�����l�Ɉُ킪�����O����A�t���ɏ�Q�������Ă��܂����i��1���j�A���o�ǏقƂ�ǂȂ����ߋC���t���܂���B
�ŏ��́A��Q���ꂽ�����̂��珬�����^���p�N���ł���A���u�~�������ʂɘR���悤�ɂȂ�܂��i��2���j�B
�����̂̏�Q���i�s����ƁA�`���A�����炩�ɂȂ�AGFR�̒ቺ���F�߂���悤�ɂȂ�܂��i��3���j�B
����ɐt�@�\����������Ɛt�s�S��ԂƂȂ�i��4���j�A���͗Ö@���K�v�ɂȂ�܂��i��5���j�B
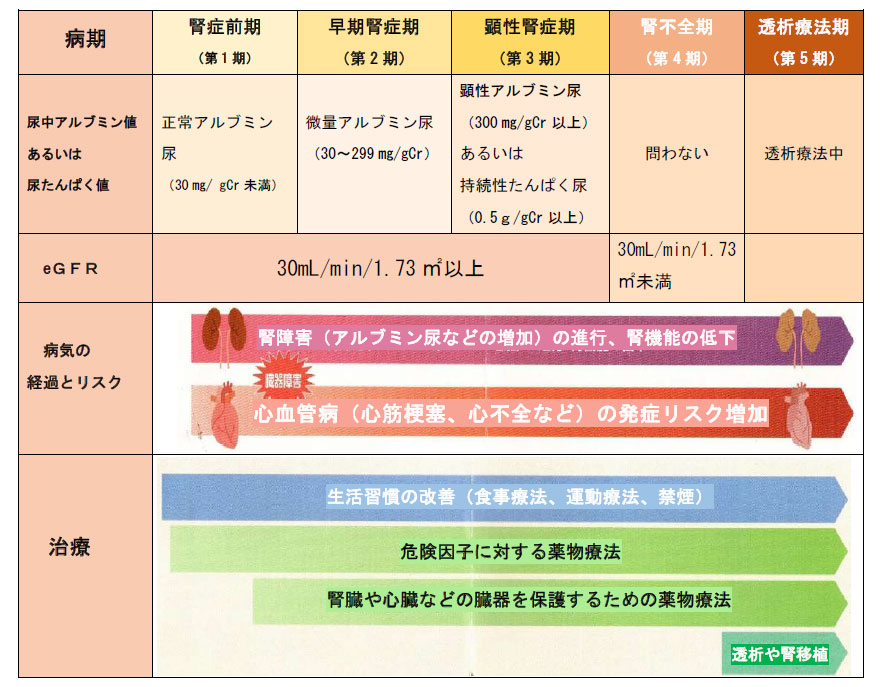
���A�a���t�Ǖa������2014�@����1
| �a�� | �A�A���u�~���l�ymg/gCr�z ���邢�� �A�^���p�N�l�yg/gCr�z |
GFR�ieGFR�j �ymL/��/1.73�u�z |
|
|---|---|---|---|
| ��1�� | �t�ǑO�� | ����A���u�~���A�i30�����j | 30�ȏ� ����2 |
| ��2�� | �����t�NJ� | ���ʃA���u�~���A�i30�`299�j ����3 | 30�ȏ� |
| ��3�� | �����t�NJ� | �����A���u�~���A�i300�ȏ�j ���邢�� �������^���p�N�A�i0.5�ȏ�j |
30�ȏ� ����4 |
| ��4�� | �t�s�S�� | ���Ȃ��@����5 | 30���� |
| ��5�� | ���͗Ö@�� | ���͗Ö@�� | |
��1�F���A�a���t�ǂ͕K��������1�����珇����5���܂Ői�s������̂ł͂Ȃ��B�{���ނ́A�����Ȍ����Ȃ̐��тɊ�Â��\��i�t�A�S���ǁA�����S�j�����Ă������ނł���iClin Exp Nephrol�D2014�F18�F613-620�j
��2�FGFR60ml/��/1.73�u�����̏Ǘ�͂b�j�c�ɊY�����A���A�a���t�LjȊO�̌��������݂����邽�߂ɁA���ɐt���a�Ƃ̊ӕʐf�f���K�v�ł���B
��3�F���ʃA���u�~���A��F�߂��Ǘ�ł́A���A�a���t�Ǒ����f�f��ɏ]���Ċӕʐf�f���s������ŁA�����t�ǂƐf�f����B
��4�F�����A���u�~���A�̏Ǘ�ł́AGFR60ml/��/1.73�u��������GFR�̒ቺ�ɔ����t�C�x���g�ieGFR�̔����A���͓����j���������邽�� ���ӂ��K�v�ł���B
��5�FGFR30ml/��/1.73�u�����̏Ǘ�́A�A�A���u�~���l���邢�͔A�`���l�ɍS��炸�A�t�s�S���ɕ��ނ����B�������A���ɐ���A���u�~���A�E���ʃA���u�~���A�̏ꍇ�́A���A�a���t�LjȊO�̐t���a�Ƃ̊ӕʐf�f���K�v�ł��B
�d�v�Ȓ��ӎ���
�{�\�͓��A�a���t�ǂ̕a�����ނł���A��g�p�̖ڈ����������\�ł͂Ȃ��B
���A�a���Ö���܂ޖ�܁A���ɐt�r������܂̎g�p�ɓ������ẮAGFR�������Ă��A�e��܂̓Y�t�����ɏ]�����g�p���K�v�ł���B
���A�a���t�Ǎ����ψ���@���t�2014�F56�i5�j�F547-552������
���A�a�t�ǂ͋C�Â��Ȃ������ɐi�s���܂��B
�����Ɍ�����ɂ́A�A�������𗧂��܂��B
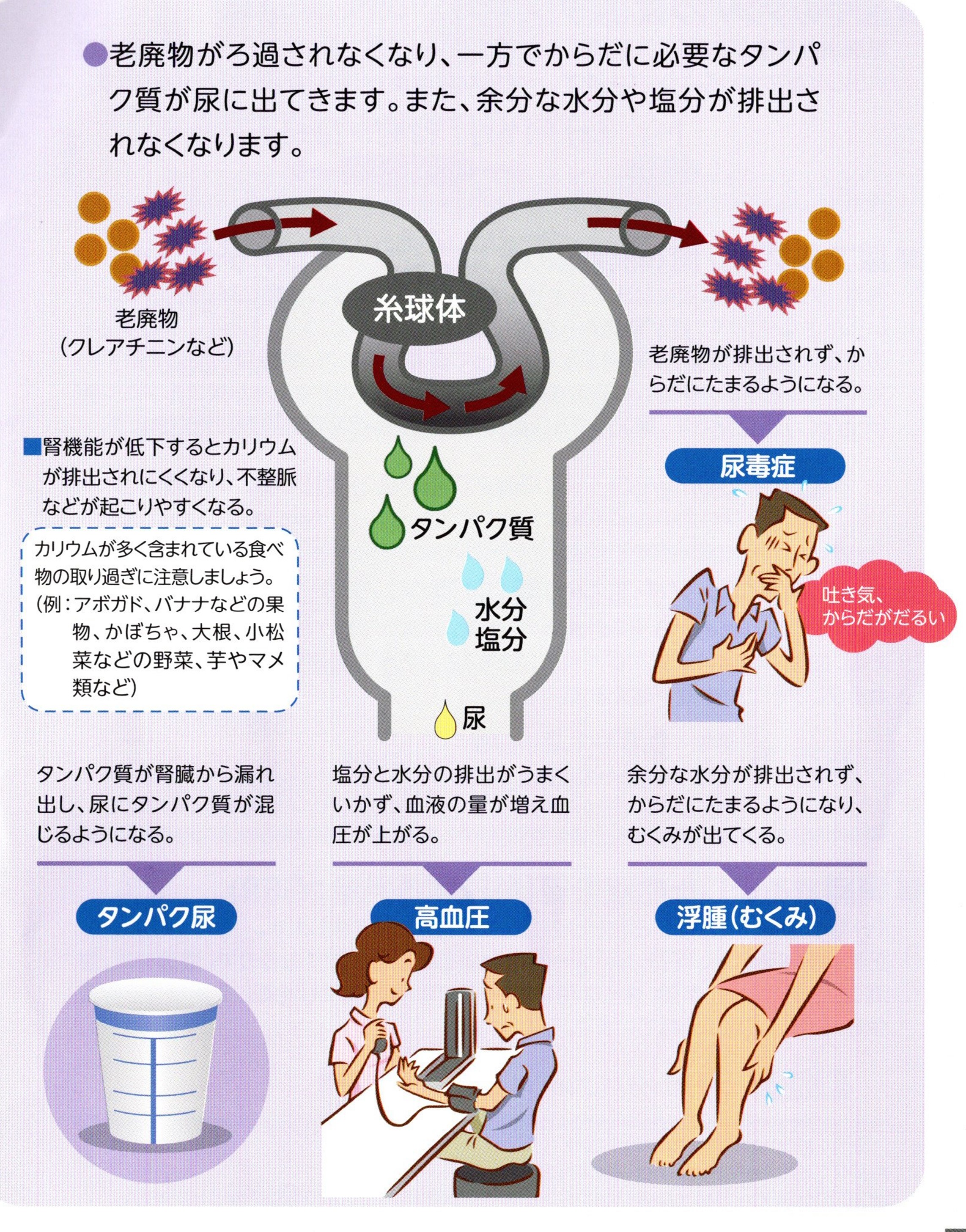
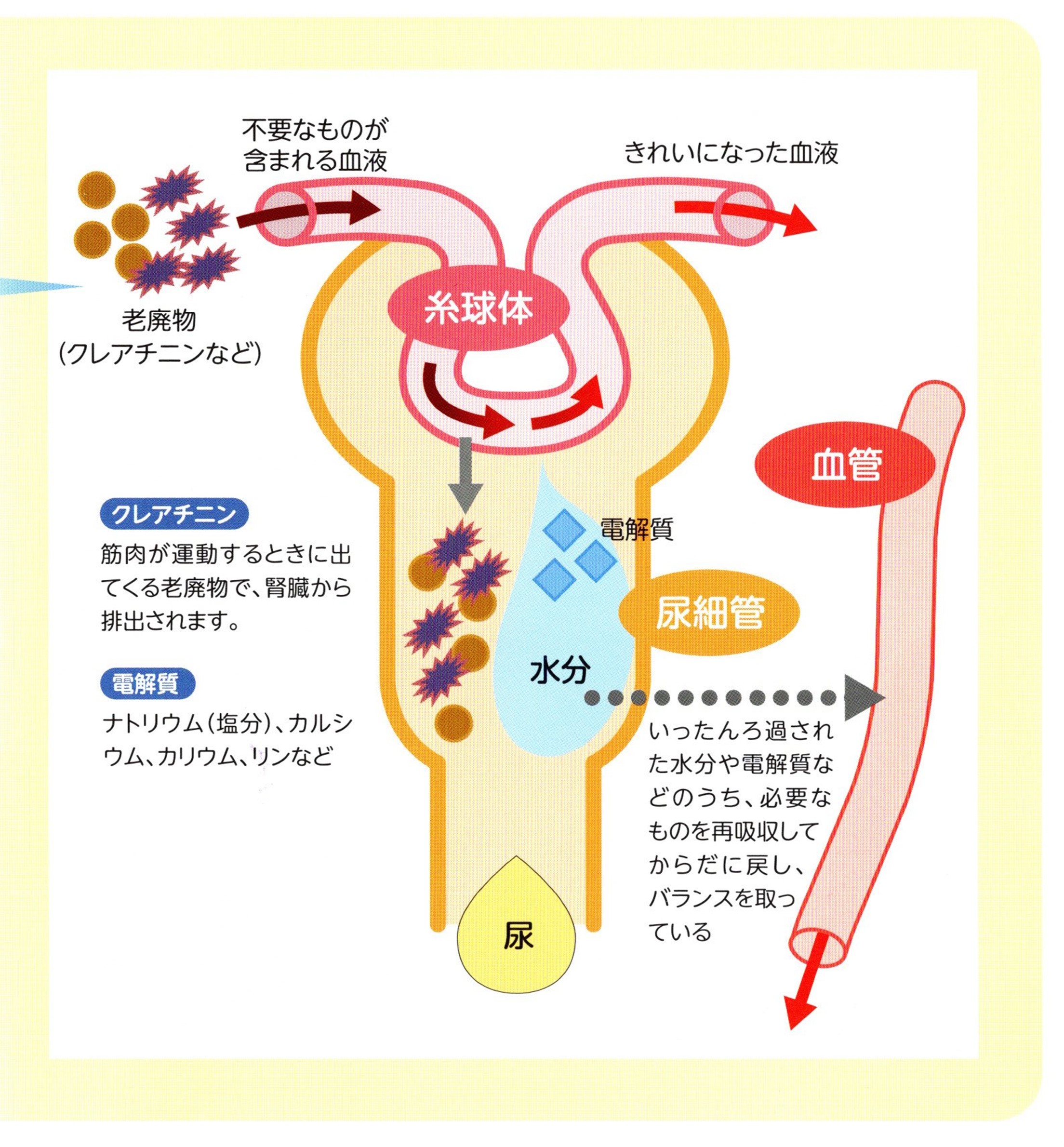
�t���̏�Ԃׂ錟��
�t���̏�Ԃׂ邽�߂ɁA�A�����⌌�t�������s���܂��B
�A����
�A����ς�
�A���Ɋ܂܂�邽��ς����̗ʂ𑪒肵�܂��B
���̗ʂ������قǁA�t���̏�Q���i�s���Ă��邱�Ƃ��Ӗ����܂��B
�A���A���u�~��
�A���A���u�~���͔A����ς��̈��ŁA�t���ɏ�Q���N����ƁA�ŏ��ɔA�ɘR��o�Ă��܂��B
���̂��߁A�t��Q�̑��������ɖ𗧂��܂��B
���t����
�����N���A�`�j��
�N���A�`�j���͒ʏ�A�t���ł�߂���A�A���ɔr������܂��B
�������A�t���̋@�\���ቺ����Ɣr���ł��Ȃ��Ȃ邽�߁A���t���̃N���A�`�j���l���������܂��B
eGFR�i���Z�����̂�ߗʁj
�A����1���Ԃ�����Ɏ����̂ł�߂ł��錌�t�̗ʂ��������l�ŁA�t���̋@�\��\���w�W�ł��B
�ʏ파���N���A�`�j���l���琄�Z����܂��B
�t���Ɋւ��錟��
�A���^���p�N���i�A�^���p�N�j
���A�a���t�ǂ��i�s���āA�t���̎����̂̃_���[�W���傫���Ȃ�ƁA�^���p�N�����R��o���ĔA�ɍ�����悤�ɂȂ�܂��B
��ʓI�ȔA�����Łu�z���v���u�A���v��������܂��B
�A�A���u�~���l�i�����A�̃A���u�~���^�N���A�`�j����j
�ʏ�A����ς����͔A�ɂ͏o�Ă��܂��A���A�a���t�ǂ̏����ɂ́A�A���u�~���Ƃ��������ȃ^���p�N�����t��������ʂɘR���悤�ɂȂ�܂��B
�������A�A���u�~���̔Z�x�͉^����A�ʁA�̎掞�ԂȂǂɂ���ĕϓ�����̂ŁA�����A��p���ĔA���A���u�~���ƃN���A�`�j���̔Z�x���ɑ��肵�āA���̔���Ƃ����A�A���u�~���l�img/gCr�j���d�v�ł��B
�A�A���u�~���l�͓��A�a���t�ǂ̑��������ɖ𗧂��܂��B
��l
30mg/gCr �����̒l������ƒ��~�I�I
30�`299mg/gCr����ʃA���u�~���A�A300mg/gCr�ȏ�������A���u�~���A�Ƃ����܂��B
���t���̃N���A�`�j���ʁi�����N���A�`�j���j
�N���A�`�j���͋ؓ�����o��V�p���ŁA�ʏ�A�t���ł�߂���ĔA�Ƃ��Ĕr������邽�߁A���t���̗ʂ͈��ɕۂ���Ă��܂��B
�Ƃ��낪�t���������Ȃ�ƁA���t�Ɋ܂܂��N���A�`�j���̗ʂ������܂��B
��l
- �j���F0.8�`1.2mg/dL�@ �����̒l������ƒ��~�I�I
- �����F0.5�`0.9mg/dL
�j���͏��������N���A�`�j�����o�Ă���ؓ��̗ʂ��������߁A��l���قȂ�܂��B
�t���ł�߂������t�̗ʁi�����̂�ߗʁFGFR�j
1���Ԃɐt���i�����́j���ǂꂾ���̌��t����߂�������\���܂��B
���m�ɒ��ׂ�ɂ́A1�����邢�͈�莞�ԔA�����߂�K�v������̂ŁA�ŋ߂ł́A�����N���A�`�j���l�A�N��A���ʂ�p���āA���̌v�Z���ɂ�萄�Z���������̂�ߗʁieGFR�j���悭�p�����Ă��܂��B
��l
60mL/��/1.73�u�ȏ��@�����̒l������ƒ��~�I�I
GFR�Fglomerular filtration rate
eGFR�Festimated glomerular filtration rate
eGFR�̌v�Z����194�~�����N���A�`�j���l-0.094�~�N��-0.287�i�����̏ꍇ�́~0.739�j
�t���������Ȃ�Əo�Ă���Ǐ�
�t���̂�����
�t���́A�w�����̍������荶�E�ЂƂ�����A�ɂ��肱�Ԃ��̑傫���ł��瓤�̌`�����Ă��܂��B
�t���ɂ́A�A�����鎅���̂�������200���W�܂��Ă��鑟��ł��B
�t���̏d�v��3�̂͂��炫
- ���t�����ꂢ�ɂ���
�V�p���Ȃǂ���߂��ĔA�Ƃ��Ĕr�o���� - ���炾�̏�ԁi�o�����X�j�����ɕۂ�
�̉t�̗ʂ�d�����A�����Ȃǂ��R���g���[������ - �z���������������A�r�^�~��������������
���Â̗���
��l�ЂƂ�̏�Ԃɉ����ēK�Ȏ��Â��s���܂��B
�a�C�̐i�s��x�点�邽�߂ɂ́A�����ɔ������Ď��Â��J�n�E�p�����邱�Ƃ���ł��B
�����K���̉��P
�H���Ö@
- ������������ꍇ�͌���
- ����ς����̐ۂ�߂��ɒ���
�^���Ö@
- �E�H�[�L���O��W���M���O�Ȃǂ̗L�_�f�^��
- �搶�̎w���ɏ]�������̂Ȃ��^����
�։�
�։��͖����t���a�̔��ǁE�i�s�̊댯���q�ƂȂ邽�ߋ։����܂��傤�B
�Ö@
- �댯���q�i���A�a�A�������A�����ُ�ǂȂǁj�̎��Âɉ����A�t����S���Ȃǂ̑����ی삷�邽�߂̎��Â��s���܂�
- �搶�̎w���ɏ]��������ƕ��p���邱�Ƃ���ł�
Copyright © ���c�w�k��1���̍�������N���j�b�N All Rights Reserved.